妊娠や出産は生命の神秘であり多くの夫婦にとって大きな喜びをもたらすライフイベントですがすべての妊娠が必ずしも順調に進行し無事に出産に至るわけではありません。妊娠の成立から出産に至るまでの過程には複雑な生物学的メカニズムが関与しており残念ながら途中で流産や死産という悲しい結果を経験する夫婦も少なくありません。特に流産や死産を複数回繰り返す状態は不育症と呼ばれ医学的な介入や原因究明が必要とされるケースが存在します。このような不育症や反復流産あるいは重度の不妊症に直面した夫婦に対して原因を探索するための重要なアプローチの一つとして提案されるのが血液を用いた医学的な検査です。その中でも人間の遺伝情報を担う染色体そのものを調べる検査は非常に専門性が高く結果が夫婦の今後のライフプランに多大な影響を与える可能性があるため受検にあたっては検査の意義や限界を正しく理解しておくことが極めて重要です。本記事では生殖医療や遺伝医学の分野において重要な位置を占めるこの検査に焦点を当て医学的な根拠に基づき詳細な解説を行います。検査の対象となる染色体の基礎的なメカニズムから具体的な構造異常の種類そして結果が判明した後に夫婦が選択できる治療法や遺伝カウンセリングの重要性に至るまで徹底的かつ幅広く調査した内容をお届けします。
夫婦染色体検査でわかることの基礎知識と検査を受ける主な理由

染色体の基本構造と遺伝情報が意味する重要な役割
人間の身体を構成する数多くの細胞の中心には核と呼ばれる小さな構造物が存在しておりその内部には生命の設計図とも言える遺伝情報が折り畳まれて収納されています。この遺伝情報を担うデオキシリボ核酸が特定のタンパク質とともに高度に凝集して形成された構造体を染色体と呼びます。健康な人間の体細胞には通常四十六本の染色体が存在しておりこれらは母親から受け継いだ二十三本と父親から受け継いだ二十三本がペアとなり合計二十三対で構成されています。このうち二十二対は男女共通の常染色体と呼ばれ残りの一対は性別を決定する性染色体です。それぞれの染色体には何千もの遺伝子が特定の順番で配置されており身体の形成や生命活動の維持に必要なあらゆる情報が書き込まれています。細胞が分裂して増殖する際にはこの四十六本の染色体が正確に複製され二つの細胞に均等に分配される必要があります。しかし精子や卵子といった生殖細胞が作られる減数分裂という特殊な細胞分裂の過程では染色体の分配にエラーが生じやすくこれが後に受精卵の染色体異常を引き起こす根本的な要因となります。したがって染色体の構造や数が正常であることは健全な生殖能力を維持し健康な次世代を育むための最も基本的な前提条件と言えます。
反復流産や不育症の検査として夫婦染色体検査が推奨される背景
妊娠した女性の約十五パーセントは流産を経験するとされておりその大半は受精卵が形成される段階で偶然発生した染色体の数の異常が原因です。このような偶発的な染色体異常は加齢とともに増加する傾向がありますが基本的には誰にでも起こり得る自然淘汰のプロセスの一つと考えられています。しかし流産を二回繰り返す反復流産や三回以上繰り返す習慣流産などいわゆる不育症と呼ばれる状態に陥った場合偶発的なエラー以外の明確な医学的原因が夫婦のどちらかに潜んでいる可能性が高まります。不育症の原因には子宮の形態異常や甲状腺機能の異常あるいは血液が固まりやすくなる抗リン脂質抗体症候群など様々な要素が考えられますがその原因の一つとして夫婦のいずれかが染色体の構造に生まれつきの変化を持っているケースが存在します。統計的にも一般集団における染色体構造異常の頻度は数パーセント未満と非常に低い一方で不育症を経験している夫婦に限定するとその頻度は約五パーセント前後にまで上昇することが知られています。そのため原因不明の流産を繰り返す夫婦に対する標準的な検査アプローチの一環として両親の染色体を調べる医療介入が強く推奨される背景があります。
夫婦染色体検査でわかることの代表例である均衡型構造異常とは
この検査を通じて医療者が最も発見しようとしているのは均衡型構造異常と呼ばれる特定の染色体の変化です。通常染色体の異常と聞くとダウン症候群のような染色体の数が多い状態や少ない状態を想像しがちですがこれらの数の異常は身体的特徴や重篤な疾患を伴うことが多いため成人になる前に判明することがほとんどです。一方で均衡型構造異常とは四十六本という染色体の総数は正常であり遺伝情報の総量にも過不足が生じていない状態を指します。遺伝子が失われたり余分に追加されたりしていないためこの構造異常を持つ本人は完全に健康であり身体的な障害や知的発達の遅れなどを伴うことは一切ありません。本人は無症状のまま成長し結婚して妊娠を試みる段階になって初めて流産を繰り返すという形で問題が顕在化します。なぜ本人が健康であるにもかかわらず流産を引き起こすのかというと生殖細胞である精子や卵子を作る減数分裂の過程において構造が変化している染色体が複雑な動きを強いられ結果として遺伝情報に過不足のある不均衡な生殖細胞が高確率で形成されてしまうためです。このようなメカニズムで生じた不均衡な受精卵は生命を維持することができず妊娠の早い段階で発育を停止し流産に至ります。
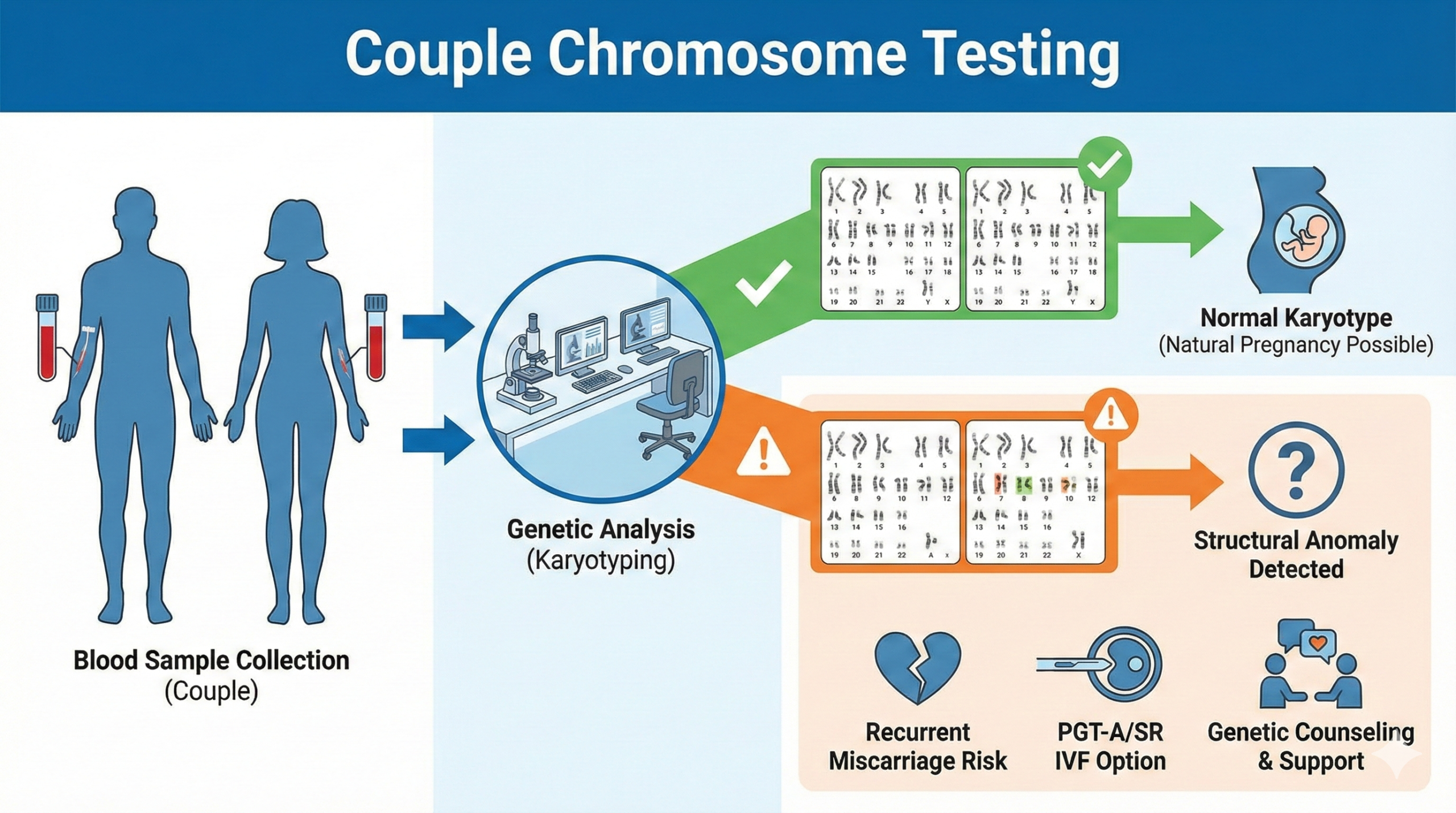
採血による検査の具体的な流れと結果が出るまでの期間
夫婦の染色体を調べるための実際の検査プロセスは非常にシンプルであり身体的な負担は通常の採血と変わりません。一般的には夫婦それぞれの腕の静脈から数ミリリットルの血液を採取するだけで終了します。採取された血液は専門の検査機関に送られ血液中に含まれる白血球の一種であるリンパ球を特殊な培養液で数日間培養して細胞分裂を促します。細胞分裂が最も活発になったタイミングで細胞の動きを止め特殊な染色液を用いて染色体を染め分けます。この代表的な染色技術はG分染法と呼ばれ染色体全体に現れる縞模様のパターンを顕微鏡下で専門の検査技師が一本一本詳細に観察し写真に撮影して分析を行います。染色体の数に異常がないか特定の部位が入れ替わったり欠けたりしていないかを縞模様のパターンから精密に読み取るため検査には非常に高度な技術と熟練の経験が要求されます。そのため血液を採取してから最終的な結果の報告書が担当の医師に届くまでには通常約三週間から一ヶ月程度の期間を要します。検査費用に関しては不育症のスクリーニング検査として一定の条件を満たす場合には医療保険が適用されることもありますが医療機関や状況によっては自費診療となるケースもあるため事前の確認が必要です。
夫婦染色体検査でわかることの詳細と転座などの構造異常の種類
ロバートソン転座のメカニズムと妊娠への影響
均衡型構造異常のなかでも比較的頻繁に見られる代表的な形態がロバートソン転座です。人間の染色体は形状によっていくつかのグループに分類されますがその中で染色体の中心部分であるセントロメアが極端に端の方に位置しているアクロセントリック染色体と呼ばれるグループが存在します。具体的には十三番十四番十五番二十一番二十二番の五種類の染色体がこれに該当します。ロバートソン転座はこのアクロセントリック染色体の二本がセントロメアの付近で結合し一本の大きな染色体として融合してしまう現象です。この転座を持つ人は通常四十六本あるはずの染色体が融合によって四十五本に減少していますが遺伝情報の総量自体は失われていないため健康上は何の支障もありません。しかし生殖細胞を形成する際に融合した染色体と正常な染色体が正しく分配されず二十一番染色体や十三番染色体が一本多く含まれる受精卵や逆に一本足りない受精卵が形成されるリスクが生じます。一本足りないモノソミーは致死性であり早期流産となりますが一本多いトリソミーの場合はダウン症候群やパトウ症候群として出生に至る可能性もあるため妊娠の成立だけでなく出生後の疾患リスクにも関わる重要な所見となります。
相互転座が流産や不妊を引き起こす医学的な理由
ロバートソン転座と並んで不育症の原因として重要視されるのが相互転座と呼ばれる構造異常です。相互転座とは全く異なる二つの常染色体の間でそれぞれの一部がちぎれてお互いの場所を入れ替わるように再結合した状態を指します。例えば一番染色体の一部と五番染色体の一部が交換されるようなケースです。この場合もロバートソン転座と同様に遺伝情報の総量には過不足がないため転座の保因者である本人の健康や日常生活には全く影響を及ぼしません。しかし問題はやはり減数分裂のプロセスにあります。相互転座を持つ細胞が精子や卵子を作る際入れ替わった部分を持つ染色体と正常な染色体が複雑な十字型の構造を形成して対合しようとします。この複雑な構造が分離する際に出現する生殖細胞のパターンには複数の組み合わせが存在しその多くは遺伝情報の一部が重複したり欠落したりする不均衡な状態となります。不均衡な染色体を持つ生殖細胞が受精した場合形成された受精卵は重篤な遺伝情報の欠損や過剰を抱えることになりその結果として細胞分裂の停止や胎児の心拍停止といった形で早期の自然流産を極めて高い確率で引き起こすことになります。
逆位や欠失などのその他の染色体構造異常について
転座以外にも生殖医療において問題となる染色体の構造異常が存在します。その一つが逆位と呼ばれる現象です。逆位とは一本の染色体の一部が二箇所で切断されその断片が百八十度回転して上下逆さまの状態で再び結合してしまう状態です。逆位にはセントロメアを含む挟腕逆位とセントロメアを含まない偏腕逆位の二種類があります。逆位の保因者も遺伝情報自体は失われていないため健康ですが減数分裂の際に正常な染色体と対合するために複雑なループ構造を形成します。このループの中で遺伝子の組み換えである交叉が発生すると不均衡な染色体を持つ生殖細胞が形成され流産の原因となります。また微細な染色体の欠失や重複という現象もあります。これは染色体の一部が欠け落ちたり逆に余分にコピーされたりする状態であり欠失した部分の大きさや含まれる遺伝子の重要性によっては保因者自身に軽度の疾患や不妊症をもたらすことがあります。特に男性不妊の分野においてはY染色体の一部に微小な欠失が存在することが重症の無精子症や乏精子症の直接的な原因であることが分かっており男性側の造精機能障害を調べる目的でも染色体の検査は重要な意味を持っています。
夫婦染色体検査でわかることの限界や判明しない疾患について
この検査は夫婦が直面している流産や不妊の原因を探る上で強力なツールですが決して万能な検査ではなく技術的な限界が存在することを理解しておく必要があります。まず第一にG分染法と呼ばれる一般的な染色体検査では顕微鏡で視認できるレベルの比較的大きな構造の変化しか捉えることができません。そのため数十万から数百万塩基対レベルの微細な遺伝子の欠失や重複あるいは単一遺伝子の突然変異によって引き起こされる遺伝性疾患などを発見することは不可能です。第二に夫婦の染色体が完全に正常であったとしても流産を完全に防げるわけではありません。なぜなら流産の原因の大部分は受精卵が細胞分裂を繰り返す過程で偶然発生する突然変異によるものであり両親の染色体が正常であっても受精卵の染色体異常は一定の確率で必ず発生するからです。さらに加齢による卵子の質の低下や子宮内の免疫環境の問題など染色体以外の要因も複雑に絡み合っているためこの検査で異常が見つからなかったからといって不育症の原因がすべて排除されたわけではないという点には注意が必要です。
夫婦染色体検査でわかることが判明した後の治療の選択肢と遺伝カウンセリング
遺伝カウンセリングの重要性と専門家による心理的サポート
検査の結果として夫婦のどちらかに染色体の構造異常が判明した場合その事実は夫婦にとって非常に大きな心理的ショックを与えます。自分自身の遺伝子に異常があるという宣告は深い自己否定感や配偶者に対する強烈な罪悪感を生み出すことが少なくありません。このような状況において極めて重要な役割を果たすのが臨床遺伝専門医や認定遺伝カウンセラーによる専門的な遺伝カウンセリングです。遺伝カウンセリングでは検査結果の医学的な意味や今後の妊娠における流産の具体的な確率あるいは健康な子供を出産できる可能性について客観的かつ最新の医学データに基づいた正確な情報提供が行われます。同時に夫婦が抱える不安や悲しみといった精神的な苦痛に対して専門的な心理的サポートを提供し夫婦が今後の治療方針や人生の選択について納得のいく決断を下せるよう非指示的な立場から継続的に寄り添います。遺伝カウンセリングは単なる結果の通知の場ではなく夫婦が困難な事実を受け入れ夫婦としての絆を再構築しながら次のステップへ進むための不可欠な医療プロセスとして位置付けられています。
自然妊娠に向けた経過観察と流産リスクへの備え
夫婦のどちらかに均衡型構造異常が見つかった場合でも決して健康な子供を授かることが不可能になったわけではありません。転座の保因者であっても減数分裂の過程において偶然正常な染色体を持つ生殖細胞や親と同じ均衡型の染色体を持つ生殖細胞が形成される可能性は残されています。これらの均衡の取れた生殖細胞が受精すれば流産を回避し無事に出産に至ることができます。過去の多数の臨床データや追跡調査によれば相互転座やロバートソン転座を持つ夫婦が特別な生殖補助医療を行わずに自然妊娠を試み続けた場合最終的に健康な児を出産できる累積の生産率は六十パーセントから八十パーセントという高い数値を示すことが報告されています。この事実に基づき十分な遺伝カウンセリングを受けた上で引き続き自然妊娠を試みるという選択をする夫婦も多く存在します。ただしこの選択には再び流産を経験するリスクを覚悟する必要があり妊娠が判明した直後から厳重な医学的フォローアップや心理的なケアであるテンダーラビングケアが提供される体制を整えておくことが強く推奨されます。
着床前胚染色体異数性検査を利用した体外受精という選択肢
自然妊娠による反復流産の肉体的および精神的苦痛を回避するための積極的な医学的介入として着床前診断の技術を用いた体外受精という選択肢が存在します。具体的には構造異常に起因する着床前胚染色体構造異常検査という高度な生殖補助医療技術が適用されます。この治療法ではまず女性から採卵を行い体外受精や顕微授精によって受精卵を作成します。受精卵が胚盤胞と呼ばれる段階まで発育したところで胎盤になる予定の細胞である栄養外胚葉から数個の細胞をレーザーを用いて安全に採取します。採取された細胞のDNAを最新の遺伝子解析技術を用いて増幅し染色体の数や構造の不均衡を調べます。この検査によって染色体が正常であるかあるいは親と同じ均衡型の構造異常であっても遺伝情報の総量に過不足がないと判定された受精卵のみを厳選して子宮に移植します。これにより不均衡な染色体を持つ受精卵の移植を事前に防ぐことができるため流産率を劇的に低下させると同時に一回の胚移植あたりの妊娠率や出産率を有意に向上させることが可能となります。
夫婦染色体検査でわかることによる倫理的課題と夫婦の意思決定
着床前診断を用いた治療は流産を回避するための極めて有効な手段ですが同時に複雑な倫理的課題や経済的負担を伴う選択でもあります。体外受精および着床前診断には高額な自費診療費用がかかるケースが多く治療を何度も繰り返すことによる夫婦の経済的な負担は決して軽視できません。また採卵のためのホルモン注射や手術に伴う女性側の身体的負担も大きなハードルとなります。さらに倫理的な観点からは受精卵の染色体を調べて移植する胚を選別するという行為自体が命の選別につながるのではないかという社会的な議論も存在します。検査の結果次第では移植可能な正常胚が一つも得られないという過酷な現実に直面することもあり治療の限界をどこに設定するかという難しい判断も迫られます。もし自身の卵子や精子を用いた妊娠が極めて困難であると判断された場合には第三者からの卵子提供や精子提供あるいは特別養子縁組を利用して子供を迎え入れるという選択肢も視野に入ってくるかもしれません。夫婦染色体検査でわかることは単なる医学的データにとどまらず夫婦の価値観や死生観そして家族のあり方を根本から問い直す契機となります。専門家の支援を受けながら夫婦で何度も対話を重ね自分たちにとって最良の道を模索していく過程こそがこの検査に向き合う真の意義であると言えます。
夫婦染色体検査でわかることについてのまとめ
今回は夫婦染色体検査でわかることについてお伝えしました。以下に、今回の内容を要約します。
・夫婦染色体検査は主に反復流産や不育症の原因究明のために実施される
・人間の染色体は通常四十六本であり二十三対のペアで構成されている
・染色体には生命活動や身体形成に必要なすべての遺伝情報が含まれている
・この検査では染色体の数や構造に生まれつきの異常がないかを調べる
・検査の目的は遺伝情報の過不足がない均衡型構造異常の発見にある
・均衡型構造異常の保因者は健康であるが不均衡な生殖細胞を形成しやすい
・ロバートソン転座は特定のアクロセントリック染色体が融合する異常である
・相互転座は異なる二つの染色体の一部が入れ替わる構造変化である
・不均衡な受精卵が形成されると多くは致死性となり早期流産の原因となる
・検査は採血のみで完了し白血球のリンパ球を培養して顕微鏡で分析する
・一般的な染色体検査では微細な遺伝子の欠失や単一遺伝子疾患は判明しない
・異常が判明した場合は専門家による遺伝カウンセリングの受診が不可欠である
・転座の保因者であっても自然妊娠によって健康な児を出産できる可能性は高い
・流産を回避する積極的治療として着床前診断を伴う体外受精の選択肢がある
・検査結果は夫婦の倫理的価値観や今後のライフプランに深い影響を与える
夫婦染色体検査は不育症の治療方針を決定するための非常に重要な医学的アプローチです。検査結果がどのようなものであっても、最新の医療技術と専門家の適切なサポートを活用することで夫婦の希望を叶える道は残されています。不安や疑問がある場合は決して一人で抱え込まず、専門の医師や遺伝カウンセラーに相談し夫婦で十分に話し合うことをお勧めいたします。

コメント