現代の医療において健康診断は私たちが自身の身体の状態を客観的に把握し見えない病気を早期に発見するための極めて重要な手段として位置づけられています。年に一度の定期健診や人間ドックで行われる数多くの検査項目の中でも採血や心電図と並んで必ず実施されるのが尿検査です。尿検査は身体に針を刺すような苦痛や放射線による被曝のリスクが一切なく採取された尿の成分を分析するだけで腎臓をはじめとする泌尿器系や全身の代謝状態など非常に多くの医学的情報を得ることができる優れたスクリーニング検査です。この尿検査の結果が記載された報告書を受け取った際多くの人がまず目を向けるのが「尿蛋白」の項目ではないでしょうか。健康な状態であれば尿蛋白の欄には「マイナス(-)」と記載されていますが、もしここに「プラス(+)」や「擬陽性(±)」という記号が印字されていた場合、心の中に漠然とした不安が広がることでしょう。尿蛋白がプラスであるという結果は一体私たちの身体の中で何が起きていることを意味しているのでしょうか。腎臓という臓器は「沈黙の臓器」とも呼ばれ、機能が著しく低下して取り返しのつかない状態になるまで自覚症状がほとんど現れないという非常に厄介な特徴を持っています。そのため尿蛋白プラスという結果は腎臓が発している数少ない初期のSOSサインである可能性が高く、決して放置してはならない重要な警告として受け止める必要があります。本記事では尿検査で尿蛋白プラスだとどうなるのかという疑問に対し、尿蛋白が発生する医学的なメカニズムから、一時的な生理的要因によるものと深刻な疾患が隠れている病的要因との違い、さらには慢性腎臓病(CKD)や糖尿病性腎症などの具体的な関連疾患、そして精密検査の流れや日常生活における食事・運動の改善点に至るまで、最新の医学的知見に基づき幅広くかつ詳細に調査し解説していきます。ご自身の検査結果を正しく理解し、将来の健康を守るための適切な行動を起こすための包括的なガイドとして本記事をお役立てください。
尿検査で尿蛋白プラスだとどうなる?腎臓のSOSサインの可能性を徹底解説

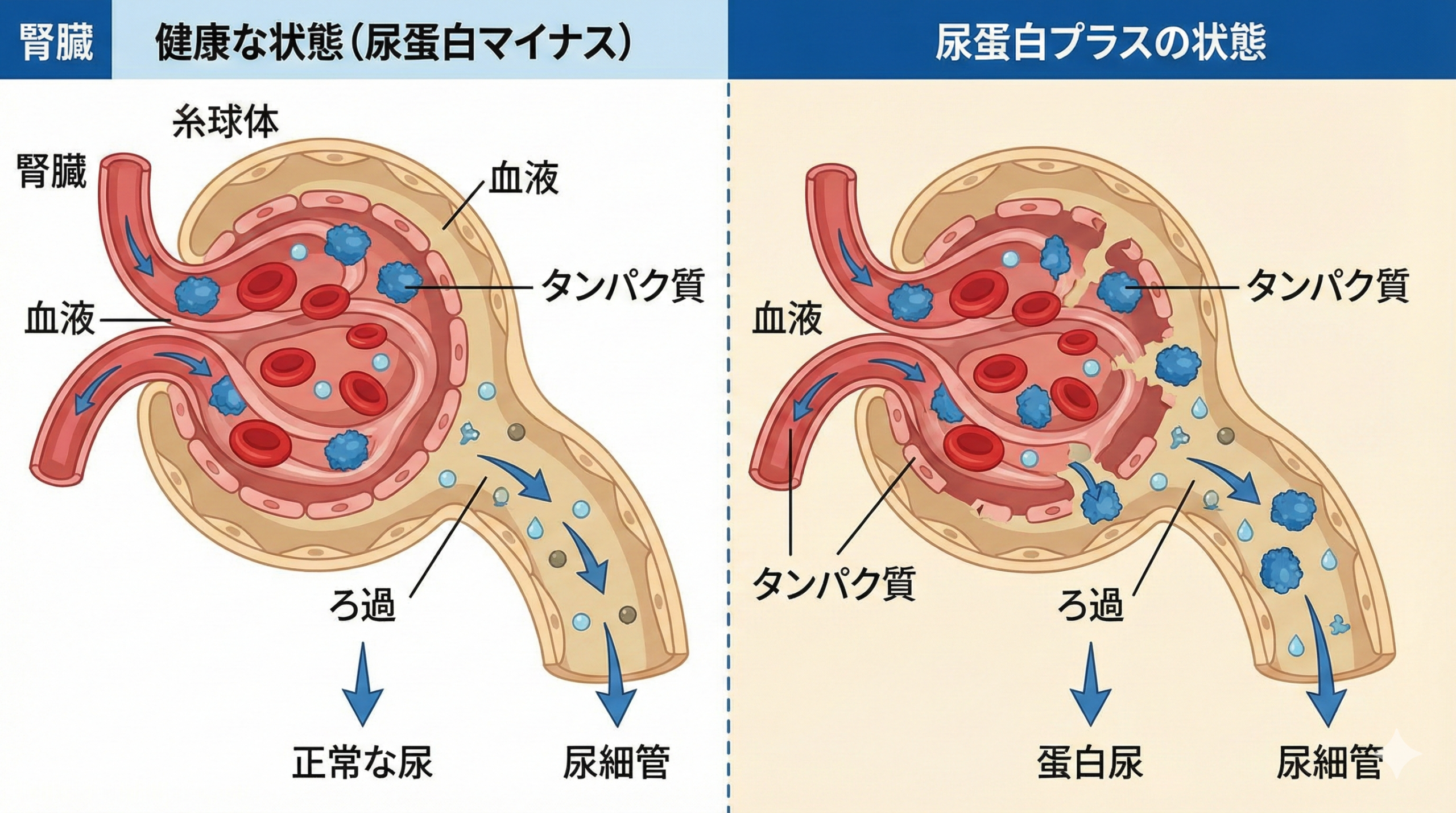
尿蛋白とは何か?正常な尿の生成過程とタンパク質漏出のメカニズム
尿蛋白プラスだとどうなるのかを深く理解するためには、まず正常な状態において尿がどのように生成され、なぜ通常はそこにタンパク質が含まれないのかという腎臓の複雑で精巧なメカニズムを知る必要があります。私たちの背中側の腰の少し上に左右一つずつ存在するそら豆のような形をした臓器である腎臓は、血液をろ過して体内の老廃物や余分な水分を尿として体外に排出するという生命維持に不可欠な役割を担っています。このろ過作業の主役となるのが腎臓の内部に左右合わせて約200万個も存在している「糸球体(しきゅうたい)」と呼ばれる毛細血管が毛糸の玉のように丸まった極小の器官です。心臓から送り出された血液がこの糸球体を通過する際、毛細血管の壁にある非常に微細な網目状のフィルターを通して水分や老廃物そして塩分などがろ過され「原尿(尿のもと)」が作られます。この糸球体のフィルターは極めて精巧にできており、赤血球や白血球などの血球成分はもちろんのこと、身体にとって非常に重要な栄養素であり分子のサイズが大きいタンパク質(主にアルブミンなど)は網目を通り抜けることができず血液中に留まる構造になっています。また仮にわずかな量のタンパク質がフィルターをすり抜けて原尿の中に混入してしまったとしても、糸球体に続く「尿細管(にょうさいかん)」という管を通過する過程でその99%以上が細胞によって再吸収され再び血液中へと戻されます。したがって健康な人の場合最終的に体外に排出される尿の中に含まれるタンパク質の量は一日あたり150ミリグラム未満というごく微量にとどまり、一般的な健康診断の尿試験紙を用いた検査では検出限界を下回るため結果は「マイナス(-)」となります。しかし何らかの理由で糸球体のフィルター機能が破綻して網目が粗くなってしまったり、尿細管における再吸収機能が低下したりすると、血液中に留まるべき大量のタンパク質が尿中に漏れ出ることになります。これが尿検査において尿蛋白が検出されるメカニズムであり、腎臓の精密なろ過システムに何らかの異常が発生していることを示す直接的な証拠となるのです。
検査結果のプラス(陽性)が意味する身体の具体的な状態と数値の読み方
健康診断で行われる尿蛋白の検査は主に試験紙法と呼ばれる簡便なスクリーニング手法が用いられます。これはタンパク質に反応して変色する特殊な試薬が塗布された試験紙を尿に浸し、その色の変化の度合いによって尿中に含まれるタンパク質の濃度を段階的に判定するものです。検査結果は通常「-(マイナス・陰性)」「±(プラスマイナス・擬陽性)」「1+(プラス・弱陽性)」「2+」「3+」「4+(強陽性)」といった記号で表記されます。この記号が具体的にどれくらいのタンパク質濃度を示しているのかを理解することは、尿蛋白プラスだとどうなるのかというリスクの程度を測る上で重要です。一般的に「-」は尿中タンパク質濃度が10mg/dL未満であり正常とみなされます。「±」は10から30mg/dL程度を示し、正常と異常の境界線上にある状態です。「1+」は30mg/dL以上、「2+」は100mg/dL以上、「3+」は300mg/dL以上、「4+」は1000mg/dL以上というように、プラスの数が増えるほど尿中に漏れ出ているタンパク質の濃度が対数的に跳ね上がっていることを意味します。もし健診結果が「1+」以上であった場合、それは明らかに基準値を逸脱しており腎臓の機能障害が強く疑われる状態です。ただし試験紙法は尿の濃さ(濃縮度)によって結果が左右されるという弱点があります。例えば朝一番の濃い尿や発汗により水分が不足している状態の尿ではタンパク質の濃度が見かけ上高くなり「プラス」と出やすくなりますし、逆に水分を大量に摂取した後の薄い尿では実際にはタンパク質が漏れていても「マイナス」と判定されてしまう偽陰性のリスクがあります。そのため一度の尿検査でプラスが出たからといって直ちに重篤な腎臓病であると確定するわけではありませんが、プラスという結果は「精密検査を行ってタンパク質の漏出が持続的なものか一時的なものかを確認する必要がある」という身体からの極めて強い要求であると解釈すべきです。
一時的な尿蛋白プラスを引き起こす病的ではない生理的な要因と起立性蛋白尿
尿蛋白プラスだとどうなるのかと不安に駆られる前に知っておくべき重要な事実として、腎臓の組織そのものには全く病的な異常がないにもかかわらず一時的に尿蛋白が陽性となる「生理的蛋白尿」という現象が存在します。人間の身体は外部環境の劇的な変化や肉体的なストレスに対して様々な反応を示しますが、その一環として糸球体の血管透過性が一時的に亢進しタンパク質が漏れ出やすくなることがあります。代表的な生理的要因として挙げられるのが激しいスポーツや長時間の肉体労働による「運動後蛋白尿」です。マラソンなどの過酷な運動後は腎臓への血流量が減少し一時的な低酸素状態となるため尿蛋白が検出されることがよくあります。また高熱を出した際に見られる「発熱性蛋白尿」や、極度の緊張状態や精神的なストレス、あるいは急激な寒冷刺激を受けた際にも一時的に尿蛋白がプラスになることが医学的に確認されています。さらに子どもから30代くらいまでの比較的若い世代に多く見られる特有の現象として「起立性蛋白尿(体位性蛋白尿)」があります。これは横になって安静にしている状態(就寝中など)で作られた尿にはタンパク質が含まれないのに、立ち上がって活動を開始すると背骨(脊椎)が腎臓の血管を物理的に圧迫するなどして血流が変化し尿蛋白が漏れ出るという無害な現象です。学校検診などで尿蛋白が陽性となる子どもの多くはこの起立性蛋白尿に該当すると言われています。これらの生理的要因による尿蛋白は原因となる活動やストレスが取り除かれれば自然に消失しマイナスへと戻るため特別な治療を必要とするものではありません。健康診断の当日の朝に激しい運動をしてしまったり風邪で発熱していたりした場合、本来は健康な腎臓であっても尿蛋白がプラスと判定されてしまう可能性があるため、検査を受ける際のコンディションには十分な注意を払う必要があります。
尿蛋白プラスを放置するとどうなるのかという病気進行の恐ろしいリスク
もし健康診断で尿蛋白が「1+」以上の陽性を示しており、それが一時的な生理的要因によるものではなく持続的な病的なタンパク尿であった場合、それを「特に痛みも自覚症状もないから」という理由で放置してしまうことは文字通り自らの命を縮める極めて危険な行為となります。病的要因による尿蛋白プラスだとどうなるのかという問いに対する医学的な答えは「腎臓の機能が不可逆的(二度と元に戻らない状態)に低下し続け、最終的には末期腎不全に至る」という過酷な現実です。腎臓の糸球体からタンパク質が漏れ出ている状態というのは単に栄養素が体外に失われているというだけでなく、漏れ出たタンパク質そのものが腎臓の組織である尿細管や間質に対して強い毒性や物理的なダメージを与え炎症を引き起こすことが分かっています。つまり尿蛋白が出れば出るほど腎臓の破壊スピードが加速するという悪循環(ネフロンの崩壊連鎖)に陥るのです。この破壊が進行し腎臓の機能(eGFR:推算糸球体ろ過量)が正常の15%未満にまで低下してしまうと末期腎不全と診断されます。こうなると腎臓は自力で体内の老廃物や水分を排出することができなくなり、尿毒症による全身の倦怠感、激しい吐き気、呼吸困難、心不全などの命に関わる深刻な症状が次々と現れます。末期腎不全に至った患者が命をつなぐために残された選択肢は、週に3回、1回あたり4時間前後を人工透析機に繋がれて血液を浄化する「血液透析」を生涯にわたって受け続けるか、あるいは他者から健康な腎臓を提供してもらう「腎移植」しかありません。現在日本国内で人工透析を受けている患者数は34万人を超えており、その多くが初期の段階で尿蛋白というSOSサインを見逃したか放置してしまった結果として過酷な透析生活を余儀なくされています。尿蛋白プラスという検査結果は決して軽視してよいものではなく、末期腎不全へのカウントダウンが既に始まっているかもしれないという最大級の危機感を持って対応すべき警告なのです。
実際に尿蛋白プラスだとどうなる?関連が疑われる主な腎臓疾患と全身疾患
慢性腎臓病(CKD)の早期発見の指標としての尿蛋白の極めて重要な役割
尿検査で持続的な尿蛋白プラスだとどうなるかという疑問を追求する際、現代の腎臓内科学において最も頻繁に用いられかつ最重要視されている疾患概念が「慢性腎臓病(CKD:ChronicKidneyDisease)」です。CKDとは特定の単一の病名ではなく、様々な原因によって腎臓の障害(尿蛋白など)が起きているか、あるいは腎機能の低下が3ヶ月以上持続している状態を総称する包括的な医学用語です。日本国内におけるCKDの患者数は成人の約8人に1人にあたる1330万人に上ると推計されており、まさに国民病と呼ぶにふさわしい蔓延状態にあります。CKDの診断基準において「尿蛋白の陽性」は腎臓の形態的・機能的異常を示す決定的な証拠として位置づけられています。なぜなら腎臓の機能(血液をろ過する能力)を示す数値であるeGFRが正常範囲内に保たれていたとしても、尿蛋白がプラスであるという事実だけでCKDの初期段階(ステージ1または2)と診断されるからです。これは腎臓のろ過機能が本格的に低下して血液検査の数値(クレアチニン値など)に異常が現れるずっと前の段階で、糸球体の微細な損傷がいち早く尿蛋白という形で検出されることを意味しています。つまり尿蛋白の検査はCKDを早期に発見し治療介入を行うための最も感度が高く優秀なセンサーとしての役割を果たしているのです。CKDは初期段階では自覚症状が皆無であるため尿蛋白の異常を見逃すと水面下で静かに進行し気づいた時には取り返しのつかない末期状態(ステージ5)に至っていることが少なくありません。さらにCKDは末期腎不全への入り口であるだけでなく心筋梗塞や脳卒中といった致死的な心血管疾患の発症リスクを劇的に跳ね上げる独立した危険因子であることも大規模な疫学調査によって証明されています。尿蛋白プラスという結果は背後に潜むCKDの存在を強く示唆しており、将来の人工透析と心血管死という二つの巨大なリスクを回避するためのラストチャンスを与えてくれていると解釈すべきです。
糖尿病性腎症や高血圧性腎硬化症といった生活習慣病がもたらす腎臓への破壊
持続的な尿蛋白プラスだとどうなるのか、そしてその原因疾患は何かを探る上で決して避けて通ることができないのが糖尿病や高血圧といった生活習慣病の存在です。現在日本で新たに人工透析を導入することになった患者の原疾患(透析に至った原因の病気)の第1位を長年独占しているのが糖尿病の合併症である「糖尿病性腎症」です。糖尿病によって血液中のブドウ糖濃度が高い状態(高血糖)が何年も長期間続くと全身の血管に酸化ストレスや糖化反応による深刻なダメージが蓄積していきます。腎臓の糸球体は毛細血管の塊であるためこの高血糖による血管障害の影響を最もダイレクトに受ける器官の一つです。糸球体の毛細血管がもろくなり網の目が壊れていく過程で、まずは微量のアルブミン(微量アルブミン尿)が漏れ出し、進行すると一般的な尿検査でもはっきりとプラスとなる顕性蛋白尿へと悪化していきます。尿蛋白が持続的にプラスとなる段階まで糖尿病性腎症が進行してしまうと腎機能の低下を食い止めることは非常に困難となり急速に末期腎不全へと突き進んでしまいます。また透析導入原因の第2位を占める「腎硬化症(高血圧性腎硬化症)」も尿蛋白を引き起こす代表的な疾患です。高血圧の状態が続くと糸球体の細い血管に常に高い圧力がかかり続けるため血管壁が分厚く硬くなり(動脈硬化)、最終的には糸球体そのものが硬化して潰れてしまいます。これによりろ過機能が失われ残った糸球体に過剰な負担がかかることでタンパク質が漏れ出ます。高血圧は痛みを感じないため放置されがちですが、その裏で確実に腎臓を破壊し尿蛋白という形で悲鳴を上げさせているのです。さらに近年では肥満や脂質異常症(高コレステロール血症)、高尿酸血症といった複数の代謝異常が複雑に絡み合って腎臓を障害するケースも増加しています。尿蛋白プラスという結果は単なる腎臓の病気ではなく、長年の不適切な食生活や運動不足といった生活習慣の乱れが全身の血管網を蝕みついに限界を超えたことを示す最終的な警告シグナルなのです。
糸球体腎炎やネフローゼ症候群などの専門的な免疫異常による原発性腎疾患
生活習慣病以外に尿蛋白プラスだとどうなるのかという原因として考えられるのが腎臓そのものに炎症などの病変が生じる「原発性糸球体疾患(糸球体腎炎)」です。これは細菌やウイルスの感染ではなく患者自身の免疫システムが異常をきたし、誤って自らの腎臓の糸球体を攻撃してしまうことで自己免疫性の炎症が引き起こされる病気の総称です。日本人に最も多く見られる代表的な慢性糸球体腎炎が「IgA腎症」です。これは本来は粘膜の防衛に関わる免疫グロブリンA(IgA)というタンパク質が異常な構造に変化し糸球体に沈着して持続的な炎症を引き起こす病気です。IgA腎症は10代から30代の比較的若い世代に発症しやすく、初期の段階では自覚症状が全くなく健康診断での尿蛋白や尿潜血(尿に血が混じること)の陽性指摘によって初めて発見されることがほとんどです。適切な治療を行わずに放置すると約10年から20年の歳月をかけて徐々に腎機能が低下し最終的には透析が必要となるケースも少なくありません。また尿蛋白という観点から非常に特徴的かつ深刻な病態として「ネフローゼ症候群」があります。これは糸球体のフィルター機能が根底から崩壊し、尿中に極めて大量のタンパク質(1日あたり3.5グラム以上)が滝のように漏れ出てしまう状態です。血液中のタンパク質(アルブミン)が大量に失われることで血管内の水分を保つ力(浸透圧)が低下し水分が血管の外に漏れ出すため、顔や手足、さらには肺や腹腔内などに重度なむくみ(浮腫)が生じます。体重が数日の間に数キログラムも増加したり尿がひどく泡立ったりすることが特徴です。ネフローゼ症候群を引き起こす原因としては微小変化型ネフローゼ症候群や膜性腎症など様々なタイプが存在しステロイド剤や免疫抑制剤を用いた長期間にわたる専門的な入院治療が必要となります。健診で尿蛋白が「3+」や「4+」といった強陽性を示した場合はこれらの重篤な糸球体疾患やネフローゼ症候群を発症している可能性が極めて高いため一刻の猶予も許されない状況と言えます。
尿路感染症や尿路結石など腎臓以外の原因による尿蛋白プラスのメカニズム
ここまでは主に腎臓の糸球体の異常による尿蛋白について解説してきましたが、尿蛋白プラスだとどうなるのかという原因を探る際には腎臓そのものではなく尿の通り道である「尿路(腎盂、尿管、膀胱、尿道)」に問題がある場合も考慮しなければなりません。尿検査で検出されるタンパク質は必ずしも糸球体から漏れ出たものばかりではなく、尿路の粘膜から分泌されたり炎症によって生じた滲出液や血液に含まれるタンパク質が尿に混入することでも「プラス」という結果をもたらします。代表的な疾患が「尿路感染症(膀胱炎や腎盂腎炎など)」です。大腸菌などの細菌が尿道から侵入して膀胱や腎盂で増殖すると強い炎症が起こり、白血球や赤血球とともに炎症性のタンパク質が尿中に大量に放出されます。この場合尿蛋白がプラスになるだけでなく頻尿や排尿時の強い痛み、残尿感、あるいは高熱や腰背部の痛みといった明確な自覚症状を伴うことが多く、尿検査では尿蛋白と同時に白血球(尿潜血や亜硝酸塩)が陽性となるのが特徴です。また「尿路結石症」も尿蛋白を引き起こす原因となります。腎臓で作られた石(結石)が尿管に詰まったり移動したりする際に尿路の粘膜を傷つけることで微量な出血(血尿)が生じ、その血液中のタンパク質が反応して尿蛋白がプラスと判定されることがあります。尿路結石の場合は背中から脇腹にかけての転げ回るような激しい痛みを伴うのが典型的です。さらに男性の場合は前立腺炎や前立腺肥大症、女性の場合は生理(月経)中の血液の混入やおりもの(帯下)の混入といった婦人科的な要因によっても尿蛋白が偽陽性を示すことがあります。このように尿蛋白プラスという結果の背後には糸球体の異常だけでなく尿路系の感染症や結石、あるいは他臓器の疾患など多種多様な原因が潜んでいる可能性があるため、正確な診断を下すためには自己判断に頼らず専門医による総合的な評価が不可欠となります。
健診で尿蛋白プラスだとどうなる?精密検査と日常生活の改善点
再検査や精密検査(採血・画像診断・腎生検など)の具体的な流れと目的
職場の定期健康診断や人間ドックで行われた尿検査で尿蛋白プラスだとどうなるのか、その後の具体的なアクションとして最も重要なのは「決して放置せず速やかに医療機関(理想的には腎臓内科などの専門医)を受診し再検査および精密検査を受けること」です。健診での尿検査はあくまで一時的なスクリーニングであり、前述した起立性蛋白尿などの生理的要因による一時的な陽性の可能性を排除し真に病的な蛋白尿であるかを確定させる必要があります。医療機関を受診するとまず最初に行われるのが「尿の再検査(早朝尿を用いた定量検査)」です。健診で用いられる試験紙法は濃度(mg/dL)を示す簡易的なものですが、精密検査では尿中のタンパク質とクレアチニンという物質の比率(尿蛋白クレアチニン比)を測定し一日あたりに実際に何グラムのタンパク質が漏れ出ているのかを正確に算出します。この数値が0.15g/gCr以上であれば病的な蛋白尿と確定診断されます。続いて腎臓のろ過機能そのものが低下していないかを確認するための「血液検査」が行われます。血液中のクレアチニン濃度からeGFR(推算糸球体ろ過量)を算出し腎機能のステージを評価するとともに、糖尿病や脂質異常症などの基礎疾患の有無も同時に調べます。さらに腎臓の形や大きさ、結石や腫瘍の有無、尿路の異常などを視覚的に確認するための「超音波(エコー)検査」や「CT検査」といった画像診断が実施されます。慢性腎臓病が進行して腎臓が萎縮している場合これらの画像検査で明確な異常が確認できます。そしてこれらの検査を行っても原因が特定できず原発性の糸球体腎炎などが強く疑われる場合、最終的な確定診断を下すために「腎生検(じんせいけん)」という極めて高度な精密検査が提案されることがあります。腎生検は局所麻酔下で背中から特殊な細い針を腎臓に直接刺し数ミリの組織を採取して顕微鏡で詳細に観察する検査です。数日間の入院が必要となりますがIgA腎症やネフローゼ症候群の正確なタイプを特定しステロイド治療などの最適な治療方針を決定するためには避けて通れない非常に重要な検査となります。
食事療法における塩分やタンパク質制限の重要性と実践上の注意点
精密検査の結果として慢性腎臓病(CKD)や何らかの腎疾患が確定し持続的な尿蛋白プラスだとどうなるのか、その治療の根幹を成すのは薬物療法と並んで日々の「食事療法」の徹底です。傷ついた腎臓を保護し尿蛋白の漏出を減らし病気の進行を遅らせるためには食事から摂取する成分を厳密にコントロールし腎臓への負担を最小限に抑える必要があります。食事療法において最も重要かつ全ての人に共通して求められるのが「徹底した減塩」です。塩分(ナトリウム)の過剰摂取は血圧を上昇させ糸球体の血管に強大な圧力をかけることでタンパク質の漏出を直接的に悪化させます。日本人の平均的な塩分摂取量は1日あたり10グラム前後とされていますが、CKDのガイドラインではこれを「1日3グラム以上6グラム未満」という非常に厳しい水準にまで引き下げるよう推奨しています。これを実現するためには加工食品やインスタント食品、漬物、汁物を控えるだけでなく、出汁の旨味や香辛料、酸味を上手に活用して塩気を感じさせる調理の工夫が不可欠です。次に腎機能の低下具合(eGFRの数値)に応じて医師から指示されるのが「タンパク質制限」です。タンパク質は体内で代謝される際に尿素窒素などの老廃物を生み出します。腎臓の機能が低下している状態ではこの老廃物を十分に排泄できず体内に蓄積して尿毒症を引き起こすリスクが高まるため、摂取するタンパク質の総量を制限して腎臓のろ過作業を休ませる必要があります。しかしタンパク質を極端に制限しすぎると筋肉量が減少し栄養失調(サルコペニアやフレイル)に陥る危険性があるため、制限された量の中で必須アミノ酸を効率よく含む良質なタンパク質(肉、魚、卵など)を厳選して摂取するとともに、エネルギー不足を防ぐために脂質や炭水化物から十分なカロリーを確保するという極めて高度な栄養管理技術が求められます。さらに病状が進行するとカリウム(野菜や果物に多く含まれる)やリン(乳製品や添加物に多く含まれる)の制限も追加される場合があります。これらの複雑な食事療法を自己流で行うことは非常に危険であるため必ず専門の管理栄養士による定期的な栄養指導を受けながら実践していくことが病気と共存していくための絶対条件となります。
適度な運動と十分な睡眠による自律神経の安定と腎臓への負担軽減
かつての医療においては腎臓病の患者に対しては「とにかく安静にすること」が基本とされ運動は腎臓に負担をかけるため厳禁とされてきました。しかし近年のスポーツ医学や腎臓リハビリテーションに関する大規模な研究によりその常識は大きく覆されつつあります。現在の医学的コンセンサスでは慢性腎臓病の患者であっても末期状態や重篤な心血管合併症がない限り「適度な有酸素運動やレジスタンストレーニング(筋トレ)を継続的に行うこと」が強く推奨されています。運動を行うことで心肺機能が向上し全身の血流が改善されると腎臓への血流も安定し機能低下の抑制につながることが確認されています。また運動は糖尿病や高血圧、肥満といった尿蛋白を悪化させる生活習慣病そのものを根本から改善する最強の特効薬でもあります。さらに運動によって筋肉量が増加しインスリンの効きが良くなることで糖代謝が改善し腎臓の負担が軽減されます。ただしここで言う「適度な運動」とは息が少し弾む程度のウォーキングや軽いジョギング、水泳などを週に数回、1回あたり30分程度行うレベルを指しており、フルマラソンのような極限状態を伴う激しい無酸素運動は逆に運動後蛋白尿を引き起こし腎臓を痛めつける結果となるため禁物です。運動と並んで腎臓を保護するために不可欠なのが「質の高い十分な睡眠」の確保です。睡眠不足や昼夜逆転の不規則な生活は自律神経のバランスを崩し交感神経を過剰に緊張させます。交感神経の緊張は血管を収縮させ血圧を上昇させるため糸球体へのダメージを増幅させます。夜間にしっかりと深い睡眠をとることで副交感神経が優位になり血圧が低下し腎臓の細胞の修復プロセスが促進されます。尿蛋白プラスという事態に直面したならば食事の見直しと同時に毎日の睡眠時間をしっかりと確保しウォーキングなどの適度な運動を日課として取り入れるというライフスタイル全体の抜本的な改革が求められているのです。
定期的な医療機関の受診と医師の指導に基づく厳格な服薬管理の徹底
食事や運動といった生活習慣の改善は極めて重要ですがそれだけで進行する腎臓病を完全に食い止めることは難しく、多くの場合において最新の医学的エビデンスに基づいた「薬物療法」を並行して行う必要があります。尿蛋白プラスだとどうなるのかという不安を和らげ腎臓の寿命を少しでも長く延ばすための最大の武器となるのが医師によって処方される治療薬の存在です。尿蛋白を減少させ腎機能の悪化を防ぐために第一選択薬として頻繁に用いられるのが「RAS阻害薬(アンジオテンシン変換酵素阻害薬:ACE阻害薬、またはアンジオテンシンII受容体拮抗薬:ARB)」と呼ばれる種類の降圧薬です。これらの薬は単に血圧を下げるだけでなく糸球体から血液が出ていく側の血管を広げることで糸球体内部にかかる高い圧力をピンポイントで低下させ尿蛋白の漏出を劇的に減少させるという強力な腎臓保護効果を持っています。また近年では本来は糖尿病の治療薬として開発された「SGLT2阻害薬」が糖尿病の有無にかかわらず慢性腎臓病の進行を強力に抑制し尿蛋白を減らす画期的な効果があることが世界的な臨床試験で次々と証明され、腎臓病治療の新たな切り札として急速に普及しています。もしIgA腎症やネフローゼ症候群といった免疫系の異常が原因である場合は副腎皮質ステロイド薬や免疫抑制剤を用いた積極的な治療が行われます。これらの薬物療法を成功させるために患者自身が絶対に守らなければならないのが「医師の指示通りの厳格な服薬管理」と「自己判断での服薬中断の禁止」です。血圧の薬などは効果が実感しにくく「もう良くなったから」と勝手に飲むのをやめてしまう患者がいますがこれは腎臓に致命的な打撃を与える最も危険な行為です。また市販の痛み止め(NSAIDs:非ステロイド性抗炎症薬)の長期乱用は腎臓の血流を低下させ腎機能を急激に悪化させる副作用(薬剤性腎障害)があるため、他の病気で薬を飲む際にも必ず主治医に相談する必要があります。定期的に専門医を受診して血液と尿の数値をモニタリングし医師と二人三脚で最適な服薬コントロールを続けることこそが尿蛋白という脅威から自らの命と生活の質を守り抜くための唯一かつ最大の防衛策となるのです。
尿蛋白プラスだとどうなるかについてのまとめ
今回は尿蛋白プラスだとどうなるかについてお伝えしました。以下に、今回の内容を要約します。
・尿蛋白プラスは腎臓の糸球体のろ過機能が低下し血液中のタンパク質が漏れ出ているサインである
・健康な人の尿にはタンパク質はほとんど含まれず試験紙法の検査ではマイナスと判定される
・プラスの数値が大きいほど尿中のタンパク質濃度が高く腎臓の障害が進行している可能性が高い
・激しい運動や発熱あるいは起立性蛋白尿などの生理的な要因で一時的に陽性になることもある
・持続的な尿蛋白を放置すると腎機能の不可逆的な低下を招き末期腎不全に至る恐れがある
・尿蛋白は国民病である慢性腎臓病の早期発見と診断のための最も重要な指標として機能している
・糖尿病による糖尿病性腎症や高血圧による腎硬化症が尿蛋白を引き起こす主要な原因疾患である
・自己免疫異常によるIgA腎症や大量のタンパク質が漏れるネフローゼ症候群の可能性もある
・尿路感染症や尿路結石など腎臓以外の泌尿器系の異常によっても尿蛋白が陽性となることがある
・健診で陽性となった場合は放置せず専門の医療機関で定量検査や血液検査などの精密検査を受ける
・腎臓を保護するためには医師や管理栄養士の指導に基づいた厳格な減塩とタンパク質制限が必要である
・適度な有酸素運動と質の高い睡眠を確保することが血圧を安定させ腎臓への負担を軽減する
・RAS阻害薬やSGLT2阻害薬などの治療薬を医師の指示通りに確実に服用し続けることが重要である
・市販の痛み止めの乱用は腎機能を急激に悪化させる危険性があるため使用には細心の注意を払う
尿蛋白プラスという検査結果は決して無視してよいものではなく、静かに進行する腎臓病の危機を知らせる貴重なアラートです。この記事で解説した原因やリスクを正しく理解し速やかに医療機関を受診して適切な治療と生活改善を始めることがあなたの将来の健康と豊かな生活を守るための第一歩となります。決して悲観することなく専門医とともに大切な腎臓をいたわる新たな生活習慣を築き上げていってください。
コメント